La Dra. Nicole Wong Doo, hematóloga con sede en Sydney y directora de la Unidad de Investigación Clínica de Hematología del Hospital Concord, brinda información importante para ayudarlo a comprender el linfoma folicular.
Este video fue creado en marzo de 2023
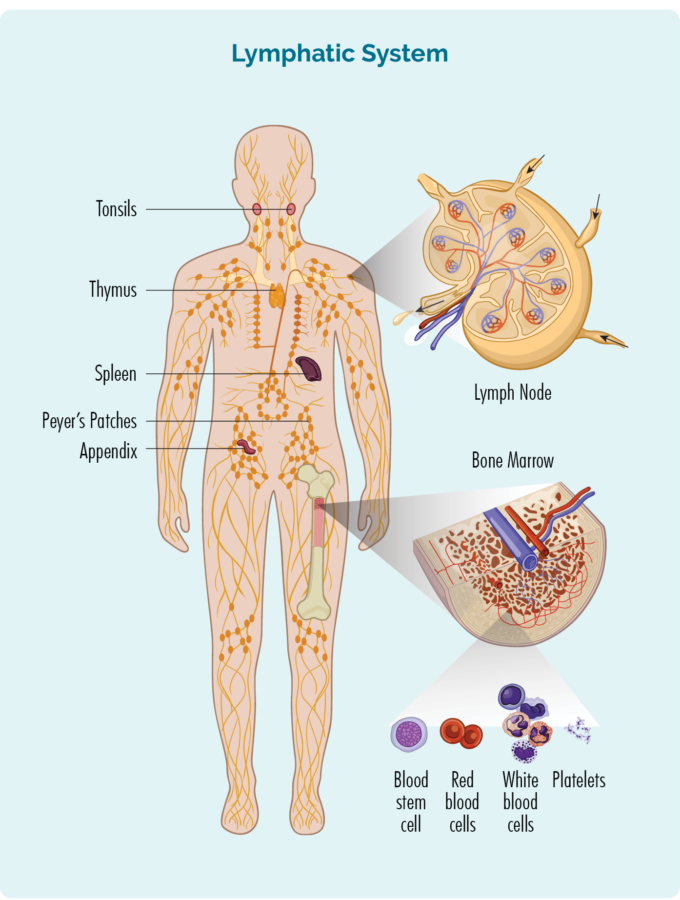
Comprender sus linfocitos de células B (células B)
Para comprender FL, necesita saber un poco sobre sus linfocitos de células B.
Linfocitos de células B:
- Son un tipo de glóbulos blancos.
- Combate infecciones y enfermedades para mantenerte saludable.
- Recuerde las infecciones que tuvo en el pasado, de modo que si vuelve a contraer la misma infección, el sistema inmunitario de su cuerpo pueda combatirla de manera más eficaz y rápida.
- Se fabrican en la médula ósea (la parte esponjosa en el medio de los huesos), pero por lo general viven en el bazo y los ganglios linfáticos. Algunos viven en su timo y sangre también.
- Puede viajar a través de su sistema linfático a cualquier parte de su cuerpo para combatir infecciones o enfermedades.
El linfoma folicular (FL) se desarrolla cuando las células B se vuelven cancerosas
FL se desarrolla cuando algunos de sus linfocitos de células B llamados células B del centro folicular cancerarse. Cuando el patólogo examina su sangre o sus biopsias, bajo un microscopio verá que tiene una mezcla de células de centrocito, que son células B de tamaño pequeño a mediano, y centroblastos, que son células B grandes.
El linfoma ocurre cuando estas células crecen sin control, son anormales y no mueren cuando deberían.
Cuando tiene FL, las células B cancerosas:
- No funcionará tan eficazmente para combatir infecciones y enfermedades.
- Puede verse diferente a sus células de linfocitos B sanas.
- Puede causar que el linfoma se desarrolle y crezca en cualquier parte de su cuerpo.
FL es el linfoma de crecimiento lento (indolente) más común y, debido a la naturaleza indolente de este linfoma, se detecta de forma rutinaria cuando se encuentra en una etapa más avanzada. El LF en etapa avanzada no es curativo, pero el objetivo del tratamiento es el control de la enfermedad durante muchos años. Si su FL se diagnostica en las primeras etapas, puede curarse con ciertos tipos de tratamiento.
Muy ocasionalmente, el linfoma folicular (FL) puede mostrar una mezcla de células que también incluyen linfoma de células B agresivo (de crecimiento rápido). Este cambio de comportamiento puede ocurrir con el tiempo y se llama "transformación".'. FL transformado significa que sus células se ven y se comportan más como Linfoma difuso de células B grandes (DLBCL) o raramente, Linfoma de Burkitt (BL).
¿Quién contrae linfoma folicular (FL)?
FL es el subtipo más común de linfoma no Hodgkin (LNH) de crecimiento lento (indolente). Aproximadamente 2 de cada 10 personas con linfomas indolentes tienen un subtipo de FL. Es más común en personas mayores de 50 años, y las mujeres lo padecen un poco más que los hombres.
El linfoma folicular pediátrico es raro pero puede ocurrir en niños, adolescentes y adultos jóvenes. Se comporta de manera diferente al subtipo adulto y, a menudo, se puede curar.
¿Qué causa el linfoma folicular?
No sabemos qué causa FL, pero se cree que diferentes factores de riesgo aumentan su riesgo de desarrollarlo. Se cree que algunos factores de riesgo para FL incluyen:
- afecciones que afectan su sistema inmunológico, como la enfermedad celíaca, el síndrome de Sjogren, el lupus, la artritis reumatoide o el virus de la inmunodeficiencia humana (VIH)
- tratamiento previo del cáncer, con quimioterapia o radioterapia
- un familiar con linfoma
*Es importante tener en cuenta que no todas las personas que tienen estos factores de riesgo desarrollarán FL, y algunas personas que no tienen ninguno de esos factores de riesgo pueden desarrollar FL.
Experiencia del paciente con linfoma folicular (FL)
Síntomas del linfoma folicular (FL)
Es posible que no tenga ningún síntoma cuando se le diagnostica FL por primera vez. A muchas personas solo se les diagnostica cuando se hacen un análisis de sangre, exploraciones o un examen físico para detectar otra cosa. Esto se debe a la naturaleza indolente, de crecimiento lento o soñolienta de FL.
Si experimenta síntomas, los primeros signos y síntomas de FL pueden ser un bulto o varios bultos que continúan creciendo. Puede sentirlos o verlos en el cuello, la axila o la ingle. Estos bultos son ganglios linfáticos (glándulas) agrandados, hinchados por tener demasiadas células B cancerosas creciendo en ellos. A menudo comienzan en una parte de su cuerpo y luego se propagan por todo el sistema linfático.
Estos ganglios linfáticos pueden crecer muy lentamente durante mucho tiempo, lo que puede hacer que sea más difícil notar si hay algún cambio.
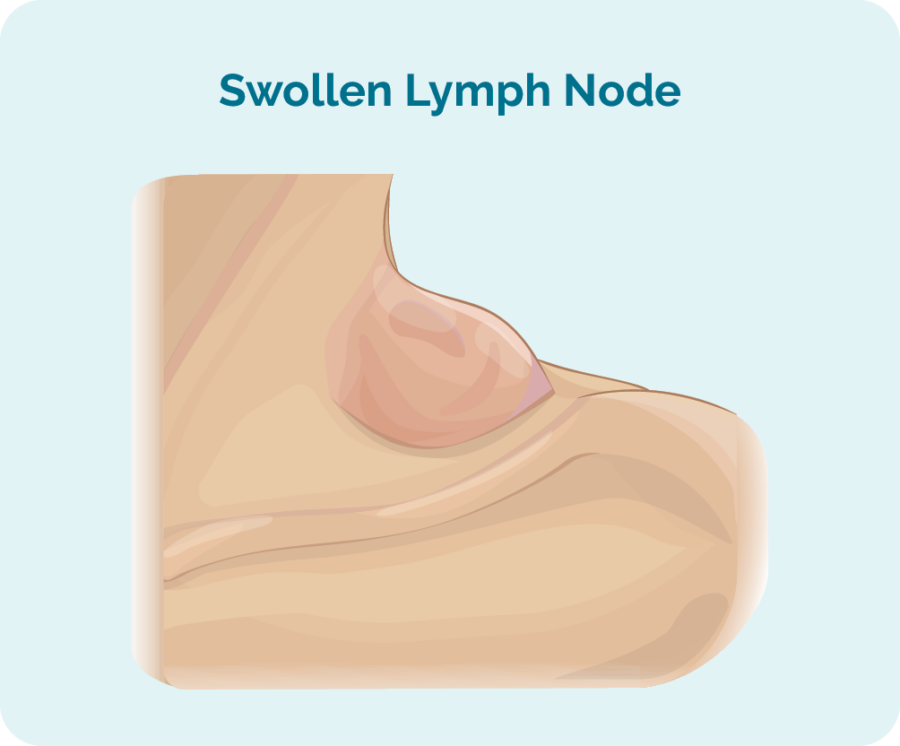
El linfoma folicular (FL) puede extenderse a cualquier parte de su cuerpo
FL se puede propagar a su
- bazo
- timo
- los pulmones
- hígado
- huesos
- médula ósea
- u otros órganos.
Su bazo es un órgano que filtra su sangre y la mantiene sana. También es un órgano de su sistema linfático donde viven sus células B y producen anticuerpos para combatir infecciones. Está en el lado izquierdo de la parte superior del abdomen, debajo de los pulmones y cerca del estómago (barriga).
Cuando su bazo crece demasiado, puede ejercer presión sobre su estómago y hacer que se sienta lleno, incluso si no ha comido mucho.
Su timo también es parte de su sistema linfático. Es un órgano con forma de mariposa que se encuentra justo detrás del esternón en la parte delantera del pecho. Algunas células B también viven y pasan a través de su timo.
Síntomas generales del linfoma
Muchos síntomas de FL pueden ser similares a los síntomas que se encuentran en personas con cualquier subtipo de linfoma, estos pueden incluir:
- sentirse inusualmente cansado (fatigado)
- sentirse sin aliento
- picazón en la piel
- infecciones que no desaparecen o siguen reapareciendo
- cambios en sus análisis de sangre
- glóbulos rojos y plaquetas bajos
- demasiados linfocitos y/o linfocitos que no funcionan correctamente
- glóbulos blancos bajos (incluidos los neutrófilos)
- alta deshidrogenasa de ácido láctico (LDH): un tipo de proteína que se utiliza para generar energía. Si sus células están dañadas por su linfoma, la LDH puede derramarse de sus células a su sangre.
- microglobulina beta-2 alta: un tipo de proteína producida por las células del linfoma. Se puede encontrar en la sangre, la orina o el líquido cefalorraquídeo.
- Síntomas B

Otros síntomas del linfoma folicular pueden depender de la ubicación de su enfermedad en su cuerpo
Área afectada | Síntomas |
Intestino, incluidos el estómago y el intestino | Náuseas con o sin vómitos (sensación de malestar estomacal o vómitos) Diarrea o estreñimiento (caca acuosa o dura) Sangre cuando vas al baño Sentirse lleno incluso si no ha comido mucho |
Sistema nervioso central (SNC), incluidos el cerebro y la médula espinal | Confusión o cambios de memoria. cambios en la personalidad Convulsiones Debilidad, entumecimiento, ardor u hormigueo en brazos y piernas |
Pecho | Dificultad para respirar Dolor de pecho Una tos seca |
De médula ósea | Recuentos sanguíneos bajos, incluidos glóbulos rojos, glóbulos blancos y plaquetas, lo que da como resultado: o Dificultad para respirar o Infecciones que regresan profundamente o son difíciles de eliminar o Sangrado o moretones inusuales
|
Piel | Erupción de aspecto rojo o morado Bultos y protuberancias en la piel que pueden ser del color de la piel, rojos o morados Picor |
Cuándo contactar a su médico
Hay algunos síntomas que pueden sugerir que su FL está comenzando a crecer o volverse más agresivo. Si experimenta alguno de los siguientes síntomas, comuníquese con su médico. No espere a próximas citas. Es importante avisarles lo antes posible para que puedan hacer planes para el tratamiento en caso de que llegues a necesitarlo.
Póngase en contacto con su si usted:
- tiene ganglios linfáticos inflamados que no desaparecen, o si son más grandes de lo que esperaría para una infección
- a menudo les falta el aire sin razón
- se siente más cansado de lo habitual y no mejora con el descanso o el sueño
- nota sangrado o moretones inusuales (incluso en nuestra caca, de su nariz o encías)
- desarrolla una erupción inusual (una erupción con manchas de color púrpura o rojo puede significar que tiene algo de sangrado debajo de la piel)
- tener más picazón de lo habitual
- desarrollar una nueva tos seca
- experimentar síntomas B.
Es importante tener en cuenta que muchos de los signos y síntomas de FL pueden estar relacionados con causas distintas al cáncer. Por ejemplo, los ganglios linfáticos inflamados también pueden ocurrir si tiene una infección. Sin embargo, por lo general, si tiene una infección, los síntomas mejorarán y los ganglios linfáticos volverán a su tamaño normal en unas pocas semanas. Con el linfoma, estos síntomas no desaparecerán. Incluso pueden empeorar.
¿Cómo se diagnostica el linfoma folicular (FL)?
El diagnóstico de FL a veces puede ser difícil y puede llevar varias semanas.
Si su médico cree que puede tener linfoma, necesitará organizar varias pruebas importantes. Estas pruebas son necesarias para confirmar o descartar que el linfoma sea la causa de sus síntomas. Es muy importante confirmar el tipo de linfoma no Hodgkin (LNH) ya que el control y el tratamiento de su subtipo pueden ser diferentes a los de otros subtipos de LNH.
Para diagnosticar FL necesitará una biopsia. Una biopsia es un procedimiento para extirpar parte o la totalidad de un ganglio linfático afectado y/o una médula ósea. Luego, los científicos revisan la biopsia en un laboratorio para ver si hay cambios que ayuden al médico a diagnosticar FL.
Cuando se hace una biopsia, es posible que le administren anestesia local o general. Esto dependerá del tipo de biopsia y de qué parte de su cuerpo se toma. Existen diferentes tipos de biopsias y es posible que necesite más de una para obtener la mejor muestra.
Los análisis de sangre.
Con el tiempo, le harán muchos análisis de sangre. Comenzará con análisis de sangre incluso antes de que le diagnostiquen FL. También los tendrá antes y durante el tratamiento si necesita tratamiento. Le dan a su médico una imagen de su salud general, para que pueda tomar las mejores decisiones con usted sobre sus necesidades de atención médica y tratamiento.
Biopsia con aguja fina o aguja gruesa
En una biopsia de núcleo, el médico usa una aguja y la inserta en el nódulo linfático inflamado o en el bulto para que puedan extraer una muestra de tejido para detectar linfoma. Esto generalmente se hace bajo anestesia local, mientras está despierto.
Si el ganglio linfático afectado está muy adentro de su cuerpo, la biopsia se puede hacer con la ayuda de una ecografía o una guía especializada de rayos X (imágenes).
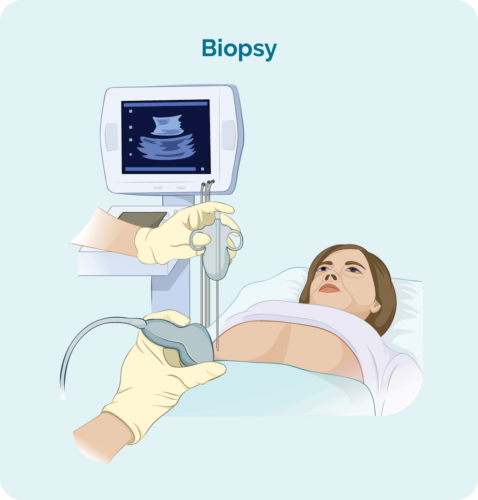
Biopsia de ganglio por escisión
Se realiza una biopsia por escisión si los ganglios linfáticos inflamados son demasiado profundos para alcanzarlos con una aguja, o si su médico desea extirpar y revisar todo el ganglio linfático.
Por lo general, se realizará como un procedimiento de día en un quirófano y se le aplicará anestesia general para dormirlo durante un rato mientras se realiza el procedimiento. Cuando despierte tendrá una pequeña herida y puntos de sutura. Su médico o enfermera podrá decirle cómo cuidar la herida y cuándo quitarle los puntos.
El médico elegirá la mejor biopsia para usted.
Resultados
Una vez que su médico obtenga los resultados de sus análisis de sangre y biopsias, podrá decirle si tiene FL y también podrá decirle qué subtipo de FL tiene. Luego querrán hacer más pruebas para clasificar y calificar su FL.
Estadificación y clasificación del linfoma folicular
Una vez que le hayan diagnosticado FL, su médico tendrá más preguntas sobre su linfoma. Estos incluirán:
- ¿En qué etapa está su linfoma?
- ¿De qué grado es su linfoma?
- ¿Qué subtipo de FL tienes?
Haga clic en los encabezados a continuación para obtener más información sobre la puesta en escena y la calificación.
La estadificación se refiere a qué parte de su cuerpo se ve afectada por el linfoma, o qué tan lejos se ha propagado desde donde comenzó.
Las células B pueden viajar a cualquier parte de su cuerpo. Esto significa que las células del linfoma (las células B cancerosas) también pueden viajar a cualquier parte de su cuerpo. Deberá hacerse más pruebas para encontrar esta información. Estas pruebas se denominan pruebas de estadificación y, cuando obtenga los resultados, sabrá si tiene FL en etapa uno (I), etapa dos (II), etapa tres (III) o etapa cuatro (IV).
Su etapa de FL dependerá de:
- ¿Cuántas áreas de su cuerpo tienen linfoma?
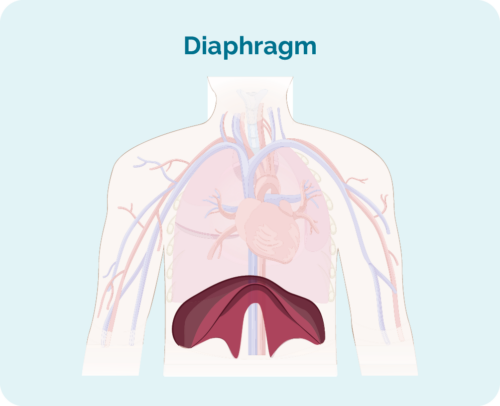
- Dónde está el linfoma, incluido si está arriba, abajo o a ambos lados del diafragma (un músculo grande en forma de cúpula debajo de la caja torácica que separa el tórax del abdomen)
- Si el linfoma se ha propagado a la médula ósea o a otros órganos como el hígado, los pulmones, la piel o los huesos.
Las etapas I y II se denominan "etapa temprana o limitada" (que involucran un área limitada de su cuerpo).
Las etapas III y IV se denominan 'etapa avanzada' (más generalizada).
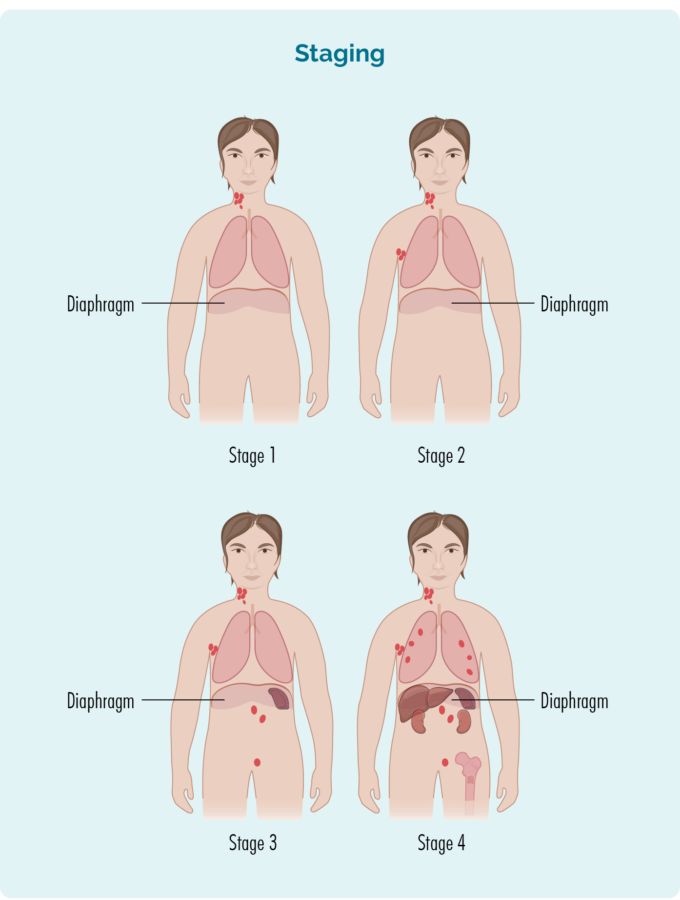
1 | Un área de ganglio linfático está afectada, ya sea por encima o por debajo del diafragma*. |
2 | Dos o más áreas de ganglios linfáticos están afectadas en el mismo lado del diafragma*. |
3 | Al menos un área de ganglios linfáticos por encima y al menos un área de ganglios linfáticos por debajo del diafragma* están afectados. |
4 | El linfoma se encuentra en múltiples ganglios linfáticos y se ha propagado a otras partes del cuerpo (p. ej., huesos, pulmones, hígado). |
Información adicional de puesta en escena
Su médico también puede hablar sobre su etapa usando una letra, como A, B, E, X o S. Estas letras brindan más información sobre los síntomas que tiene o cómo el linfoma está afectando su cuerpo. Toda esta información ayuda a su médico a encontrar el mejor plan de tratamiento para usted.
Carta | Sentido | Importancia |
A o B |
|
|
EX |
|
|
S |
|
(Su bazo es un órgano en su sistema linfático que filtra y limpia su sangre, y es un lugar donde sus células B descansan y producen anticuerpos) |
Pruebas para la estadificación
Para saber en qué etapa se encuentra, es posible que le pidan algunas de las siguientes pruebas de estadificación:
Tomografía computarizada (TC)
Estas exploraciones toman imágenes del interior de su pecho, abdomen o pelvis. Proporcionan imágenes detalladas que brindan más información que una radiografía estándar.
Tomografía por emisión de positrones (PET)
Esta es una exploración que toma imágenes del interior de todo su cuerpo. Se le administrará una aguja con algún medicamento que absorben las células cancerosas, como las células del linfoma. El medicamento que ayuda a la tomografía por emisión de positrones a identificar dónde está el linfoma y el tamaño y la forma al resaltar las áreas con células de linfoma. Estas áreas a veces se denominan "calientes".
Punción lumbar
Una punción lumbar es un procedimiento que se realiza para verificar si tiene algún linfoma en su sistema nervioso central (SNC), que incluye el cerebro, la médula espinal y un área alrededor de los ojos. Deberá permanecer muy quieto durante el procedimiento, por lo que los bebés y los niños pueden recibir anestesia general para dormirlos durante un rato mientras se realiza el procedimiento. La mayoría de los adultos solo necesitarán anestesia local para el procedimiento para adormecer el área.
Su médico colocará una aguja en su espalda y extraerá un poco de líquido llamado “Fluído espinal cerebral" (CSF) de alrededor de su médula espinal. El LCR es un líquido que actúa un poco como un amortiguador para el SNC. También transporta diferentes proteínas y células inmunitarias que combaten las infecciones, como los linfocitos, para proteger el cerebro y la médula espinal. El LCR también puede ayudar a drenar cualquier exceso de líquido que pueda tener en el cerebro o alrededor de la médula espinal para prevenir la inflamación en esas áreas.
Luego, la muestra de LCR se enviará a patología y se revisará para detectar cualquier signo de linfoma.
Biopsia de médula ósea
- Aspirado de médula ósea (BMA): esta prueba toma una pequeña cantidad del líquido que se encuentra en el espacio de la médula ósea.
- Trefina de aspirado de médula ósea (BMAT): esta prueba toma una pequeña muestra del tejido de la médula ósea.
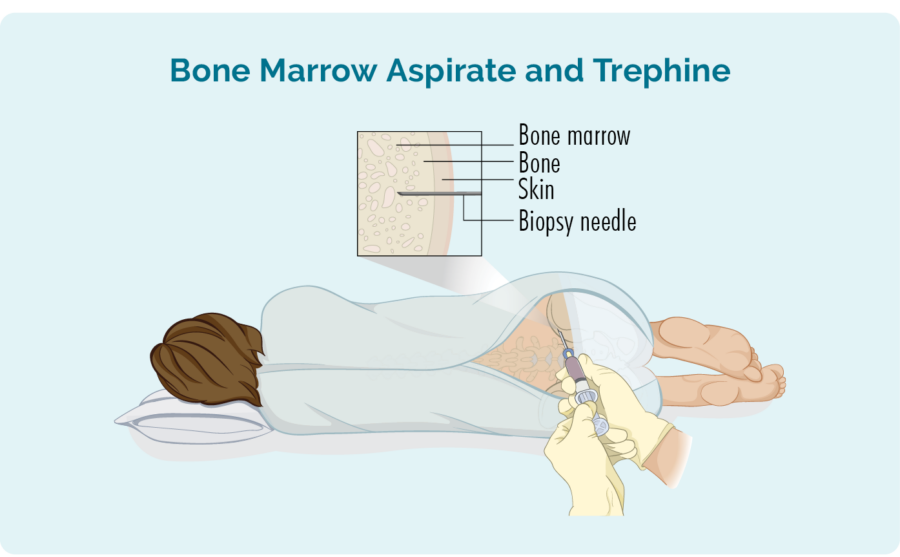
Luego, las muestras se envían a patología donde se revisan para detectar signos de linfoma.
El proceso para las biopsias de médula ósea puede diferir según el lugar donde se realice el tratamiento, pero generalmente incluirá un anestésico local para adormecer el área.
En algunos hospitales, es posible que le den un sedante ligero que lo ayuda a relajarse y puede evitar que recuerde el procedimiento. Sin embargo, muchas personas no necesitan esto y, en cambio, pueden tener un "silbato verde" para chupar. Este silbato verde contiene un analgésico (llamado Penthrox o metoxiflurano), que se usa según sea necesario durante el procedimiento.
Asegúrese de preguntarle a su médico qué hay disponible para sentirse más cómodo durante el procedimiento y hable con él sobre cuál cree que será la mejor opción para usted.
Puede encontrar más información sobre las biopsias de médula ósea en nuestra página web aquí.
Sus células de linfoma tienen un patrón de crecimiento diferente y se ven diferentes a las células normales. El grado de su linfoma folicular es cómo se ven sus células de linfoma bajo un microscopio. Los grados 1-2 (grado bajo) tienen una pequeña cantidad de centroblastos (células B grandes). Los grados 3a y 3b (grado alto) tienen una mayor cantidad de centroblastos (células B grandes) y, a menudo, también se observan centrocitos (células B pequeñas a medianas). Sus células se verán diferentes a las células normales y crecerán de manera diferente. Cuantas más células del centroblasto presente, más agresivo (crecimiento rápido) será su tumor. Una descripción general de las calificaciones se encuentra a continuación.
Clasificación del linfoma folicular (FL) de la Organización Mundial de la Salud (OMS)
Grado | Definición |
1 | Grado bajo: 0-5 centroblastos observados en las células de linfoma. 3 de cada 4 células son células B foliculares indolentes (de crecimiento lento) |
2 | Grado bajo: 6-15 centroblastos vistos en las células de linfoma. 3 de cada 4 células son células B foliculares indolentes (de crecimiento lento) |
3A | Alto grado: Más de 15 centroblastos y también centrocitos presentes en las células del linfoma. Hay una mezcla de células de linfoma folicular indolentes (de crecimiento lento) y células de linfoma agresivas (de crecimiento rápido) llamadas células B grandes difusas. |
3B | Alto grado: Más de 15 centroblastos con NO centrocitos vistos en las células de linfoma. Hay una mezcla de células de linfoma folicular indolentes (de crecimiento lento) y células de linfoma agresivas (de crecimiento rápido) llamadas células B grandes difusas. debido a esto, el grado 3b se trata como subtipo de linfoma difuso de células B grandes (DLBCL) AÑADIR: Enlace a DLBCL |
La clasificación y la clasificación por etapas de su FL son muy importantes, ya que indican si necesita tratamiento y qué tipo de tratamiento.
- Etapa Es posible que IV FL no requiera tratamiento de inmediato y es posible que deba someterse a un control activo (observar y esperar) ya que tiene FL de bajo grado (crecimiento más lento).
- Grado FL-3A y 3B se trata habitualmente de manera similar a DLBCL, que es un subtipo más agresivo de NHL.
Es importante que hable con su médico acerca de sus propios factores de riesgo para que pueda tener una idea clara de qué esperar de sus tratamientos.
Subtipos de linfoma folicular (FL)
Una vez que su médico obtenga todos sus resultados, podrá informarle qué etapa y grado de FL tiene. También es posible que le digan que tiene un subtipo específico de FL, pero este no es el caso para todos.
Si le dicen que tiene un subtipo específico, haga clic en los enlaces a continuación para obtener más información sobre ese subtipo.
El linfoma folicular de tipo duodenal también se denomina linfoma folicular gastrointestinal primario (PGFL). Es un LF de crecimiento muy lento y, a menudo, se diagnostica en sus primeras etapas.
Crece en la primera porción de su intestino delgado (duodeno), justo después de su estómago. El PGFL está principalmente localizado, lo que significa que solo se encuentra en un lugar y, por lo general, no se propaga a otras partes de su cuerpo.
Síntomas
Algunos síntomas que puede tener con PGFL incluyen dolor abdominal y acidez estomacal, o puede que no experimente ningún síntoma. El tratamiento puede ser cirugía o observar y esperar (monitorización activa). dependiendo de sus síntomas.
Incluso cuando se necesita cirugía, el resultado para las personas con LF de tipo duodenal es muy bueno.
El FL de apariencia predominantemente difusa es un grupo de células de linfoma dispersas (difusas) que se encuentran principalmente en una parte del cuerpo. El síntoma principal es una gran masa (tumor) que aparece como un bulto en el área de la ingle (inguina).
El linfoma folicular de tipo pediátrico es una forma muy rara de linfoma folicular. Afecta principalmente a los niños, pero también puede afectar a los adultos hasta los 40 años de edad.
Las investigaciones muestran que el P-TFL es único y diferente al linfoma folicular estándar. Se comporta más como un tumor benigno (no canceroso) y generalmente se encuentra solo en una parte de su cuerpo. Por lo general, no se propaga lejos del área donde crece por primera vez.
El PTFL es más común en los ganglios linfáticos cerca de la cabeza y el cuello.
El tratamiento para el linfoma folicular de tipo pediátrico puede incluir cirugía para extirpar los ganglios linfáticos afectados o observar y esperar (monitorización activa). Después de un tratamiento exitoso, este subtipo rara vez regresa.
Comprender la citogenética de su linfoma
Además de todas las pruebas anteriores, también puede realizarse pruebas citogenéticas. Aquí es donde se analizan sus muestras de sangre y tumor para detectar variaciones genéticas que puedan estar involucradas en su enfermedad. Para obtener más información sobre estos, consulte nuestra sección sobre cómo comprender la genética de su linfoma más abajo en esta página. Las pruebas que se utilizan para detectar mutaciones genéticas se denominan pruebas citogenéticas. Estas pruebas buscan ver si tiene algún cambio en los cromosomas y genes.
Normalmente tenemos 23 pares de cromosomas, y se numeran según su tamaño. Si tiene FL, sus cromosomas pueden verse un poco diferentes.
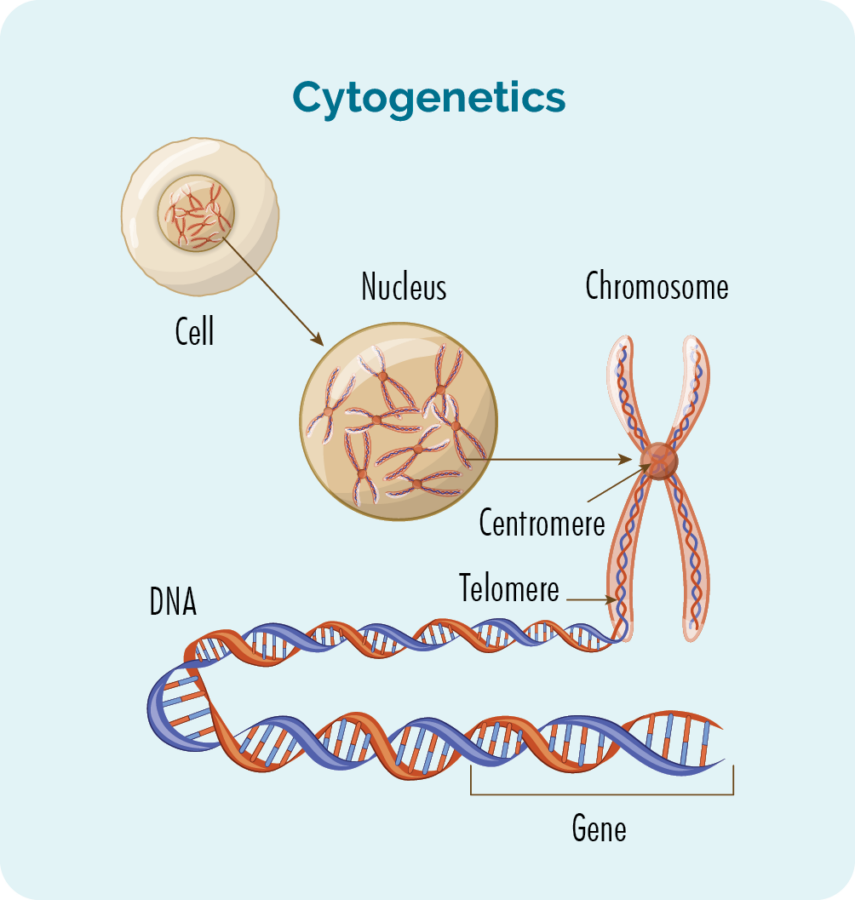
¿Qué son los genes y los cromosomas?
Cada célula que compone nuestro cuerpo tiene un núcleo, y dentro del núcleo están los 23 pares de cromosomas. Cada cromosoma está hecho de cadenas largas de ADN (ácido desoxirribonucleico) que contienen nuestros genes.
Nuestros genes proporcionan el código necesario para fabricar todas las células y proteínas de nuestro cuerpo y les dice cómo verse o actuar.
Si hay un cambio (variación) en estos cromosomas o genes, sus proteínas y células no funcionarán correctamente.
Los linfocitos pueden convertirse en células de linfoma debido a cambios genéticos (llamados mutaciones o variaciones) dentro de las células. Su biopsia de linfoma puede ser examinada por un patólogo especialista para ver si tiene alguna mutación genética.
¿Cómo son las mutaciones de FL?
Sobreexpresión
Las investigaciones han encontrado que diferentes cambios genéticos (mutaciones) pueden causar una sobreexpresión (demasiado) de ciertas proteínas en la superficie de las células FL. Cuando estas proteínas se sobreexpresan, ayudar a su cáncer a crecer.
Las diferentes proteínas son parte de un grupo que normalmente le dice a las células que crezcan o mueran y mantengan un equilibrio saludable. También suelen reconocer si una célula se daña o comienza a volverse cancerosa, y les dice a estas células que se arreglen solas o mueran. Pero la sobreexpresión de algunas de las proteínas que le indican a las células de linfoma que crezcan, hace que este proceso se desequilibre y permita que las células cancerosas sigan creciendo y multiplicándose.
Algunas proteínas que pueden estar sobreexpresadas en sus células FL incluyen:
- CD5
- CD10
- CD20
- CD23
- CD43
- BCL6
- IRF4
- MUM1
Translocación
Los genes también pueden causar cambios en la actividad y el crecimiento debido a una translocación Una translocación ocurre cuando los genes en dos cromosomas diferentes intercambian lugares. Las translocaciones son bastante comunes en personas con FL. Si tiene una translocación en sus células FL, es probable que esté entre su cromosoma 14 y 18. Cuando tiene una translocación de genes en los cromosomas 14 y 18, se escribe como (14:18).
¿Por qué es importante saber qué cambios genéticos tengo?
Los cambios genéticos son importantes porque pueden ayudar a su médico a predecir cómo actuará y crecerá su FL. También les ayuda a planificar qué tratamiento podría funcionar mejor para usted.
Recordar el nombre de sus cambios genéticos no es tan importante. Pero saber que tiene algunas de estas mutaciones genéticas explica por qué puede necesitar un tratamiento o medicamento diferente al de otras personas con LF.
El descubrimiento de cambios genéticos en el linfoma ha llevado a la investigación y el desarrollo de nuevos tratamientos dirigidos a las proteínas o genes involucrados. Esta investigación continúa a medida que se encuentran más cambios.
Algunas formas en que su cambio genético puede afectar su tratamiento incluyen:
- Si CD20 está sobreexpresado en sus células FL y necesita tratamiento, es posible que tenga un medicamento llamado rituximab (también llamado Mabthera o Rituxan). La sobreexpresión de CD20 es muy común en personas con linfoma folicular.
- Si tiene una sobreexpresión de IRF4 o MUM1, puede indicar que su FL es más agresivo que indolente y puede requerir tratamiento.
- Algunos cambios genéticos pueden significar que la terapia dirigida será más efectiva para tratar su LF.
Preguntas para hacerle a su médico
Puede ser difícil saber qué preguntas hacer cuando comienza el tratamiento. Si no sabes lo que no sabes, ¿cómo puedes saber qué preguntar?
Tener la información correcta puede ayudarlo a sentirse más seguro y saber qué esperar. También puede ayudarlo a planificar con anticipación lo que pueda necesitar.
Preparamos una lista de preguntas que pueden resultarle útiles. Por supuesto, la situación de cada persona es única, por lo que estas preguntas no cubren todo, pero dan un buen comienzo.
Haga clic en el enlace a continuación para descargar un PDF imprimible de preguntas para su médico
Tratamiento para el linfoma folicular (FL)
Una vez que hayan recibido todos los resultados de sus biopsias, pruebas citogenéticas y exploraciones de estadificación, su médico podrá hacer planes sobre cómo manejar su FL. En muchos casos, esto puede significar adoptar un enfoque de "observar y esperar". Esto significa que su linfoma no necesita ningún tratamiento, pero querrán vigilarlo de cerca para ver si el linfoma comienza a crecer más, si le causa síntomas o si se siente mal. Puede descargar nuestra hoja informativa sobre Watch and Wait haciendo clic en el enlace a continuación.
Cuando comenzar el tratamiento
Su médico los revisará para decidir el mejor tratamiento posible para usted. En algunos centros oncológicos, el médico también se reunirá con un equipo de especialistas para analizar la mejor opción de tratamiento. Esto se llama un equipo multidisciplinario (MDT) cita.
Su médico considerará muchos factores sobre su FL. Las decisiones sobre cuándo o si es necesario comenzar y cuál es el mejor tratamiento se basan en:
- Su etapa individual de linfoma, cambios genéticos y síntomas
- Su edad, antecedentes médicos y salud general
- Su bienestar físico y mental actual y las preferencias del paciente.
Es posible que se soliciten más pruebas antes de comenzar el tratamiento para asegurarse de que su corazón, pulmones y riñones puedan hacer frente al tratamiento. Estos pueden incluir un ECG (electrocardiograma), una prueba de función pulmonar o una recolección de orina de 24 horas.
Su médico o enfermero especializado en cáncer puede explicarle su plan de tratamiento y los posibles efectos secundarios, y están allí para responder cualquier pregunta que pueda tener. Es importante que le haga preguntas a su médico y/o enfermera de cáncer sobre cualquier cosa que no entienda.
El objetivo del tratamiento de FL es:
- prolongar la remisión
- Proporcionar control de enfermedades.
- Mejora la calidad de vida
- Reducir los síntomas o los efectos secundarios con cuidados de apoyo o paliativos
También puede llamar o enviar un correo electrónico a la línea de ayuda de enfermería de Lymphoma Australia con sus preguntas y podemos ayudarlo a obtener la información correcta.
Mira y espera
En algunos casos, su médico puede decidir que no debe recibir ningún tratamiento activo. Esto se debe a que, a menudo, el linfoma folicular está inactivo (o dormido) y crece tan lentamente que no causa ningún problema en su cuerpo. La investigación ha demostrado que no hay ningún beneficio en comenzar el tratamiento durante este tiempo, y viene con un riesgo de efectos secundarios del tratamiento.
Si el linfoma “se despierta” o comienza a crecer más rápidamente, es probable que le ofrezcan un tratamiento activo.
Línea directa de enfermería para el cuidado del linfoma:
Teléfono: 1800 953 081
Email: enfermera@lymphoma.org.au
¿Cuándo se necesita tratamiento para el linfoma folicular (FL)?
Como se mencionó anteriormente, no todas las personas con FL necesitarán comenzar el tratamiento de inmediato. Para ayudar a sus médicos a determinar cuándo es el momento de comenzar el tratamiento, se establecieron criterios denominados 'criterios GELF'. Si tiene uno o más de estos síntomas, es probable que necesite tratamiento:
- Una masa tumoral de más de 7 cm de tamaño.
- 3 ganglios linfáticos inflamados en 3 áreas claramente diferentes, todas de más de 3 cm de tamaño.
- Síntomas B persistentes.
- Bazo agrandado (esplenomegalia)
- Presión en cualquiera de sus órganos internos como resultado de la inflamación de los ganglios linfáticos.
- Líquido con células de linfoma en los pulmones o el abdomen (derrame pleural o ascitis).
- Células FL encontradas en su sangre o médula ósea (cambios leucémicos) o una disminución en sus otras células sanguíneas sanas (citopenias). Esto significa que su FL está impidiendo que su médula ósea produzca suficientes células sanguíneas saludables.
- Niveles elevados de LDH o Beta2-microglobulina (estos son análisis de sangre).
Haga clic en los encabezados a continuación para ver los diferentes tipos de tratamiento que pueden usarse para controlar su FL.
Se brinda atención de apoyo a pacientes y familias que enfrentan enfermedades graves. La atención de apoyo puede ayudar a los pacientes a tener menos síntomas y, de hecho, mejorar más rápido al prestar atención a esos aspectos de su atención.
Para algunos de ustedes con LF, sus células leucémicas pueden crecer sin control y llenar su médula ósea, torrente sanguíneo, ganglios linfáticos, hígado o bazo. Debido a que la médula ósea está repleta de células FL demasiado jóvenes para funcionar correctamente, sus células sanguíneas normales se verán afectadas. El tratamiento de apoyo puede incluir cosas como transfusiones de sangre o plaquetas en una sala o en una sala de infusión intravenosa en el hospital. Es posible que le den antibióticos para prevenir o tratar infecciones.
Puede implicar una consulta con un equipo de atención especializado o incluso cuidados paliativos. También puede ser tener conversaciones sobre la atención futura, lo que se denomina Planificación de atención avanzada. Estas cosas son parte del manejo multidisciplinario del linfoma.
La atención de apoyo puede incluir cuidados paliativos que ayudan a mejorar sus síntomas y efectos secundarios, así como atención al final de la vida si es necesario.
Es importante saber que se puede llamar al equipo de cuidados paliativos en cualquier momento durante su tratamiento, no solo al final de su vida. Pueden ayudar a controlar y manejar los síntomas (como el dolor difícil de controlar y las náuseas) que podría estar experimentando como resultado de su enfermedad o su tratamiento.
Si usted y su médico deciden usar atención de apoyo o suspender el tratamiento curativo para su linfoma, se pueden hacer muchas cosas para ayudarlo a mantenerse lo más saludable y cómodo posible durante algún tiempo.
La radioterapia es un tratamiento contra el cáncer que utiliza altas dosis de radiación para eliminar las células del linfoma y reducir los tumores. Antes de someterse a la radiación, tendrá una sesión de planificación. Esta sesión es importante para que los radioterapeutas planifiquen cómo dirigir la radiación al linfoma y evitar dañar las células sanas. La radioterapia suele durar entre 2 y 4 semanas. Durante este tiempo, deberá ir al centro de radiación todos los días (de lunes a viernes) para recibir tratamiento.
*Si vive lejos del centro de radiación y necesita ayuda con un lugar para quedarse durante el tratamiento, hable con su médico o enfermera sobre qué ayuda está disponible para usted. También puede comunicarse con el Cancer Council o la Leukemia Foundation en su estado y ver si pueden ayudarlo con un lugar donde quedarse.
Es posible que le den estos medicamentos en tabletas y/o en forma de goteo (infusión) en su vena (en su torrente sanguíneo) en una clínica oncológica u hospital. Se pueden combinar varios medicamentos de quimioterapia diferentes con un medicamento de inmunoterapia. La quimioterapia mata las células de crecimiento rápido, por lo que también puede afectar algunas de las células buenas que crecen rápidamente y causar efectos secundarios.
Puede recibir una infusión de MAB en una clínica oncológica u hospital. Los MAB se adhieren a la célula del linfoma y atraen otras enfermedades que combaten los glóbulos blancos y las proteínas hacia el cáncer para que su propio sistema inmunitario pueda combatir el FL.
MABS solo funcionará si tiene proteínas o marcadores específicos en las células de su linfoma. Un marcador común en FL es CD20. Si tiene este marcador, puede beneficiarse del tratamiento con un MAB.
Quimioterapia combinada con un MAB (por ejemplo, rituximab).
Puede tomarlos en forma de tableta o infusión en la vena. Las terapias orales se pueden tomar en casa, aunque algunas requerirán una corta estadía en el hospital. Si tiene una infusión, puede recibirla en una clínica de día o en un hospital. Las terapias dirigidas se adhieren a la célula de linfoma y bloquean las señales que necesita para crecer y producir más células. Esto detiene el crecimiento del cáncer y hace que las células del linfoma mueran.
Un trasplante de células madre o de médula ósea se realiza para reemplazar la médula ósea enferma con nuevas células madre que pueden convertirse en nuevas células sanguíneas sanas. Por lo general, los trasplantes de médula ósea solo se realizan en niños con LF, mientras que los trasplantes de células madre se realizan tanto en niños como en adultos.
En un trasplante de médula ósea, las células madre se extraen directamente de la médula ósea, mientras que en un trasplante de células madre, las células madre se extraen de la sangre.
Las células madre pueden extraerse de un donante o recolectarse de usted después de haber recibido quimioterapia.
Si las células madre provienen de un donante, se denomina trasplante alogénico de células madre.
Si se recolectan sus propias células madre, se denomina trasplante autólogo de células madre.
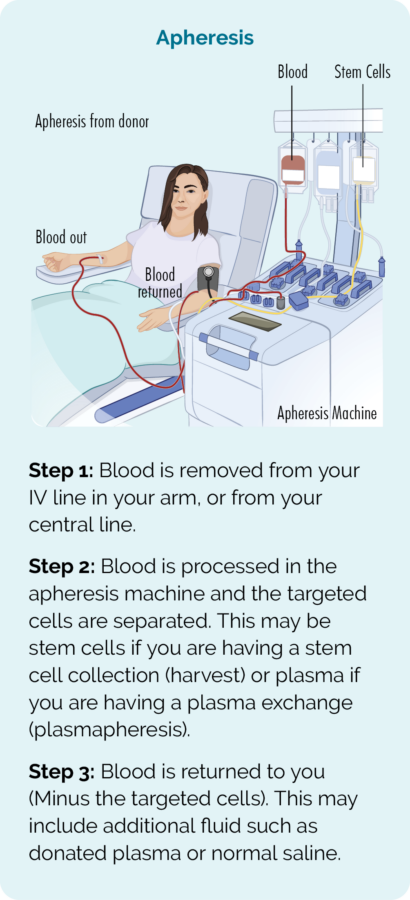
Las células madre se recolectan a través de un procedimiento llamado aféresis. Usted (o su donante) se conectará a una máquina de aféresis y se extraerá su sangre, las células madre se separarán y se recolectarán en una bolsa, y luego se le devolverá el resto de su sangre.
Antes del procedimiento, recibirá quimioterapia de dosis alta o radioterapia de cuerpo completo para eliminar todas las células de linfoma. Sin embargo, este tratamiento de dosis alta también eliminará todas las células de la médula ósea. Entonces, las células madre recolectadas le serán devueltas (trasplantadas). Esto sucede de la misma manera que se administra una transfusión de sangre, a través de un goteo en la vena.
La terapia de células T con CAR es un tratamiento más nuevo que solo se ofrecerá si ya ha recibido al menos otros dos tratamientos para su FL.
En algunos casos, es posible que pueda acceder a la terapia de células T con CAR si se une a un ensayo clínico.
La terapia de células T con CAR implica un procedimiento inicial similar a un trasplante de células madre, en el que se extraen los linfocitos de células T de su sangre durante un procedimiento de aféresis. Al igual que sus linfocitos de células B, las células T son parte de su sistema inmunológico y trabajan con sus células B para protegerlo de enfermedades y dolencias.
Cuando se extraen las células T, se envían a un laboratorio donde se rediseñan. Esto sucede al unir la célula T a un antígeno que le ayuda a reconocer el linfoma con mayor claridad y combatirlo con mayor eficacia.
Quimérico significa que tiene partes con diferentes orígenes, por lo que la unión de un antígeno a la célula T lo convierte en quimérico.
Una vez que las células T hayan sido rediseñadas, se le devolverán para que comience a combatir el linfoma.
Tratamiento de primera línea - Tratamiento de inicio
Inicio de la terapia
La primera vez que comienza el tratamiento, se denomina tratamiento de primera línea. Una vez que termine su tratamiento de primera línea, es posible que no necesite volver a recibir tratamiento durante muchos años. Algunas personas necesitan más tratamiento de inmediato, y otras pueden pasar meses o años antes de necesitar más tratamiento.
Cuando comience el tratamiento, es posible que tenga más de un medicamento. Esto puede incluir quimioterapia, un anticuerpo monoclonal o terapia dirigida. En algunos casos, también puede recibir tratamiento de radiación o cirugía, o en lugar de medicamentos.
Ciclos de tratamiento
Cuando tenga estos tratamientos, los tendrá en ciclos. Eso significa que tendrá el tratamiento, luego un descanso y luego otra ronda (ciclo) de tratamiento. Para la mayoría de las personas con LF, la quimioinmunoterapia es efectiva para lograr una remisión (sin signos de cáncer).
Cuando todo su plan de tratamiento está elaborado, se denomina protocolo de tratamiento. Algunos lugares pueden llamarlo un régimen de tratamiento.
Su médico elegirá el mejor protocolo de tratamiento para usted en función de los siguientes factores
- La etapa y el grado de su FL.
- Cualquier cambio genético que tenga.
- Tu edad y salud en general.
- Otras enfermedades o medicamentos que pueda estar tomando.
- Sus preferencias después de discutir sus opciones con su médico.
Ejemplos de protocolos de quimioinmunoterapia que puede obtener para tratar FL
- BR una combinación de bendamustina y rituximab (un MAB).
- BO o GB: una combinación de bendamustina y obinutuzumab (un MAB).
- RCHOP una combinación de rituximab (un MAB) con medicamentos de quimioterapia ciclofosfamida, doxorrubicina, vincristina y prednisolona. Este protocolo solo se usa para tratar FL cuando es de mayor grado, comúnmente de grado 3a y superior.
- O-CHOP una combinación de obinutuzumab, ciclofosfamida, vincristina, doxorrubicina y prednisolona. Este protocolo solo se usa para tratar FL cuando es de mayor grado, comúnmente de grado 3a y superior.
Los ensayos clínicos
Hay muchos ensayos clínicos en Australia y en todo el mundo que buscan formas de mejorar el tratamiento para las personas con linfoma. Si está interesado en obtener más información sobre los ensayos clínicos, haga clic en el botón a continuación. También puede hablar con su médico especialista, su hematólogo u oncólogo, sobre los ensayos clínicos para los que puede ser elegible.
Terapia de mantenimiento
La terapia de mantenimiento se administra con el fin de mantenerlo en remisión durante más tiempo, después de su tratamiento de primera línea.
Remisión completa
Muchas personas responden muy bien al tratamiento de primera línea y logran una remisión completa. Esto significa que cuando termine su tratamiento, no quedará FL detectable en su cuerpo. Esto se puede confirmar después de una exploración PET. Sin embargo, es importante entender que una remisión completa no es lo mismo que una cura. Con una cura, el linfoma desaparece y no es probable que regrese.
Pero sabemos que con los linfomas indolentes como el FL, a menudo aparecen después de un tiempo. Esto puede pasar meses o años después de su tratamiento, pero aún es probable que regrese. Esto se llama una recaída. Cuando sucede, es posible que necesite más tratamiento, o puede pasar a "observar y esperar" si permanece indolente y sin síntomas.
Remisión parcial
Para algunas personas, el tratamiento de primera línea no produce una remisión completa, sino una remisión parcial. Esto significa que la mayor parte de la enfermedad ha desaparecido, pero aún quedan algunos signos de ella en su cuerpo. Todavía es una buena respuesta, porque recuerde que FL es un linfoma indolente que no se puede curar. Pero si tiene una respuesta parcial, es posible que vuelva a dormir y es posible que no necesite más tratamiento activo, pero siga observando y esperando.
Si tiene una remisión completa o parcial se puede ver en su exploración PET de seguimiento.
Para tratar de mantenerlo en remisión el mayor tiempo posible, su médico puede sugerirle que realice una terapia de mantenimiento durante dos años después de su tratamiento de primera línea.
¿En qué consiste la terapia de mantenimiento?
La terapia de mantenimiento generalmente se administra una vez cada 2 o 3 meses y es un anticuerpo monoclonal. Los anticuerpos monoclonales utilizados para el mantenimiento son rituximab u obinutuzumab. Ambos medicamentos son efectivos cuando tiene la proteína CD20 en las células de su linfoma, lo cual es común con FL.
Tratamiento de segunda línea
Si su FL recae o es refractario al tratamiento de primera línea, es posible que necesite un tratamiento de segunda línea. FL refractario es cuando no tiene una remisión completa o parcial de su tratamiento de primera línea.
Si tiene menos de 70 años, es posible que le ofrezcan diferentes combinaciones de medicamentos, seguidas de un trasplante de células madre. Sin embargo, los trasplantes de células madre no son adecuados para todos. Su médico podrá hablar con usted más acerca de su idoneidad individual para este tipo de tratamiento.
Si no tiene un trasplante de células madre, es posible que le ofrezcan otros protocolos de tratamiento.
Estos tratamientos se utilizan para que vuelva a entrar en remisión y controlar su linfoma a largo plazo.
Protocolos de tratamiento si se somete a un trasplante de células madre
ARROZ
RICE es una quimioterapia intensa de dosis fraccionadas (fragmentadas) o infusionales (a través de un goteo) de ifosfamida, carboplatino y etopósido. Puede tener esto si ha recaído o antes de un trasplante autólogo de células madre. Necesitará recibir este tratamiento en el hospital.
R-PIB
R-GDP es una combinación de gemcitabina, dexametasona y cisplatino. Puede tener esto si ha recaído o antes de un trasplante autólogo de células madre.
Protocolos de tratamiento si no se va a someter a un trasplante de células madre
R-CHOP/O-CHOP
R-CHOP u O-CHOP es una combinación de rituximab u obinutuzumab (un MAB) con medicamentos de quimioterapia ciclofosfamida, doxorrubicina, vincristina y prednisolona vinculados a eviQ.
R-CVP
R-CVP es una combinación de rituximab, ciclofosfamida, vincristina y prednisolona. Puede tener esto si es mayor con otros problemas de salud.
O-CVP
O-CVP es una combinación de obinutuzimab, ciclofosfamida, vincristina y prednisolona. Puede tener esto si es mayor con otros problemas de salud.
La radiación
La radioterapia se puede usar cuando su FL recae. Por lo general, se realiza si recae en un área local y ayuda a controlar su FL y minimizar algunos síntomas que pueda tener.
Tratamiento de tercera línea
En algunos casos, es posible que necesite más tratamiento después de una segunda o incluso una tercera recaída. El tratamiento de tercera línea a menudo será similar a los tratamientos anteriores.
En algunos casos, si su FL se está "transformando" y comienza a comportarse más como un subtipo agresivo de linfoma llamado linfoma difuso de células B grandes, puede ser elegible para la terapia de células T con CAR como tratamiento de tercera o cuarta línea. Su médico le informará si su FL comienza a transformarse.
Linfoma transformado
Un linfoma transformado es un linfoma que inicialmente se diagnosticó como indolente (crecimiento lento) pero que se ha convertido (transformado en) un linfoma agresivo (crecimiento rápido).
La transformación de su FL puede ocurrir si tiene más cambios genéticos en las células de su linfoma con el tiempo, lo que causa más daño. Esto puede suceder de forma natural o como resultado de algunos tratamientos. Este daño adicional a los genes hace que las células crezcan más rápido.
El riesgo de una transformación es bajo. La investigación muestra que durante los 10 a 15 años posteriores al diagnóstico, alrededor de 2 a 3 personas de cada 100 con FL cada año pueden tener una transformación a un subtipo más agresivo.
El tiempo promedio desde el diagnóstico hasta la transformación es de 3 a 6 años.
Si tiene una transformación de FL, es probable que se transforme en un subtipo de linfoma llamado linfoma difuso de células B grandes (DLBCL) o, más raramente, linfoma de Burkitt. Necesitará tratamiento de quimioinmunoterapia de inmediato.
Debido a los avances en los tratamientos, el resultado del linfoma folicular transformado ha mejorado mucho en los últimos años.
Efectos secundarios comunes del tratamiento
Hay muchos efectos secundarios diferentes que puede obtener de su tratamiento para FL. Antes de comenzar su tratamiento, su médico o enfermera debe explicarle todos los efectos secundarios esperados que PUEDE experimentar. Es posible que no los obtenga todos, pero es importante saber qué buscar y cuándo comunicarse con su médico. Asegúrese de tener los datos de contacto de a quién debe contactar si se recupera en medio de la noche o durante el fin de semana cuando su médico no esté disponible.
Uno de los efectos secundarios más comunes del tratamiento son los cambios en los recuentos sanguíneos. A continuación se muestra una tabla que describe qué células sanguíneas pueden verse afectadas y cómo pueden afectarlo a usted.
Células sanguíneas afectadas por el tratamiento FL
Los glóbulos blancos | las células rojas de la sangre | Plaquetas (también células sanguíneas) | |
Nombre médico | Neutrófilos y linfocitos | Eritrocitos | Plaquetas |
¿Qué hacen? | Luchar contra la infección | Llevar oxígeno | Deja de sangrar |
¿Cómo se llama escasez? | Neutropenia y linfopenia | Anemia | La trombocitopenia |
¿Cómo afectará esto a mi cuerpo? | Tendrá más infecciones y puede tener dificultades para deshacerse de ellas incluso tomando antibióticos. | Puede tener la piel pálida, sentirse cansado, sin aliento, frío y mareado | Puede tener moretones con facilidad o tener un sangrado que no se detiene rápidamente cuando se corta |
¿Qué hará mi equipo de tratamiento para solucionar esto? | ● Retrasar su tratamiento del linfoma ● Darle antibióticos orales o intravenosos si tiene una infección. | ● Retrasar su tratamiento del linfoma ● Darle una transfusión de sangre de glóbulos rojos si su recuento de células es demasiado bajo | ● Retrasar su tratamiento del linfoma ● Darle una transfusión de plaquetas si su recuento de células es demasiado bajo |
Otros efectos secundarios comunes del tratamiento para FL
A continuación se muestra una lista de algunos otros efectos secundarios comunes de los tratamientos FL. Es importante tener en cuenta que ahora todos los tratamientos causarán estos síntomas, y debe hablar con su médico o enfermera acerca de los efectos secundarios que puede causar su tratamiento individual.
- Sensación de malestar en el estómago (náuseas) y vómitos.
- Dolor en la boca (mucositis) y cambio en el sabor de las cosas.
- Problemas intestinales como estreñimiento o diarrea (caca dura o acuosa).
- Cansancio o falta de energía que no mejora después de descansar o dormir (fatiga).
- Dolores y dolores musculares (mialgia) y articulares (artralgia).
- Pérdida y adelgazamiento del cabello (alopecia): solo con algunos tratamientos.
- Niebla mental y dificultad para recordar cosas (quimiocerebro).
- Sensación alterada en las manos y los pies, como hormigueo, hormigueo o dolor (neuropatía).
- Reducción de la fertilidad o menopausia precoz (cambio de vida).
Atención de seguimiento: ¿Qué sucede cuando finaliza el tratamiento?
Cuando termine el tratamiento, es posible que desee ponerse los zapatos de baile, levantar los brazos y festejar como este tipo (si tiene la energía), o puede estar lleno de preocupación y estrés por lo que viene a continuación.
Ambos sentimientos son comunes y normales. También es normal sentirse de una manera, en un momento, y de otra manera al momento siguiente.
No está solo cuando finaliza el tratamiento. Todavía tendrá contacto regular con su equipo de especialistas y podrá llamarlos si tiene alguna inquietud.
Todavía será monitoreado con análisis de sangre y un examen físico para verificar si hay signos o recaídas o efectos secundarios duraderos de su tratamiento. En algunos casos, es posible que le hagan una exploración como PET o CT, pero a menudo esto no es necesario si todas las demás pruebas son normales y no presenta ningún síntoma.
Pronóstico
Pronóstico es el término que se usa para describir el camino probable de su enfermedad, cómo responderá al tratamiento y cómo le irá durante y después del tratamiento.
Hay muchos factores que contribuyen a su pronóstico y no es posible dar una declaración general sobre el pronóstico. Sin embargo, FL a menudo responde muy bien al tratamiento y muchos pacientes con este cáncer pueden tener remisiones prolongadas, lo que significa que después del tratamiento, no hay señales de FL en su cuerpo.

Factores que pueden afectar el pronóstico
Algunos factores que pueden afectar su pronóstico incluyen:
- Su edad y estado general de salud en el momento del diagnóstico.
- Cómo responde al tratamiento.
- ¿Qué pasa si alguna mutación genética que tiene.
- El subtipo de FL que tiene.
Si desea saber más sobre su propio pronóstico, hable con su hematólogo u oncólogo especialista. Ellos podrán explicarle sus factores de riesgo y pronóstico.
Supervivencia: vivir con linfoma folicular
Un estilo de vida saludable o algunos cambios positivos en el estilo de vida después del tratamiento pueden ser de gran ayuda para su recuperación. Hay muchas cosas que puede hacer para vivir bien con DLBCL.
Muchas personas descubren que después de un diagnóstico o tratamiento de cáncer, sus objetivos y prioridades en la vida cambian. Llegar a saber cuál es su 'nueva normalidad' puede llevar tiempo y ser frustrante. Las expectativas de su familia y amigos pueden ser diferentes a las suyas. Puede sentirse aislado, fatigado o con cualquier cantidad de emociones diferentes que pueden cambiar cada día.
Los objetivos principales después del tratamiento para su DLBCL es volver a la vida y:
- Sea lo más activo posible en su trabajo, familia y otros roles de la vida.
- Disminuir los efectos secundarios y síntomas del cáncer y su tratamiento.
- Identifique y maneje cualquier efecto secundario tardío.
- Ayudarle a mantenerse lo más independiente posible.
- Mejora tu calidad de vida y mantén una buena salud mental.
Es posible que le recomienden diferentes tipos de rehabilitación del cáncer. Esto podría significar cualquiera de una amplia gama de servicios como:
- Fisioterapia, manejo del dolor.
- Planificación nutricional y de ejercicio.
- Asesoramiento emocional, laboral y financiero.